ΠΑΘΗΣΕΙΣ ΜΗΝΙΣΚΩΝ
ΤΡΑΥΜΑΤΙΚΕΣ ΡΗΞΕΙΣ ΕΣΩ -ΕΞΩ ΜΗΝΙΣΚΟΥ
Οι μηνίσκοι είναι δύο ημισεληνοειδείς και κυπελλοειδείς χόνδρινες δομές μέσα στην άρθρωση του γόνατος σε σχήμα παρενθέσεων. Ο ρόλος τους είναι πολλαπλός:
- Μεταφέρουν τις δυνάμεις δια της άρθρωσης του γόνατος και λειτουργούν σαν «αμορτισέρ» που αποσβένει τους κραδασμούς
- Λειτουργούν ως δευτερεύοντες σταθεροποιητές του γόνατος (σε δε ρήξη του προσθίου χιαστού λειτουργούν ως πρωτεύοντες σταθεροποιητές)
- Συμμετέχουν στην ιδιοδεκτικότητα (την ικανότητα να αντιλαμβάνεται το σώμα μας τη θέση του στο χώρο και πως κινείται σε αυτόν) με τους μηχανοϋποδοχείς στα οπίσθια κέρατα τους.
Το κυριότερο πρόβλημά τους σε ό,τι αφορά τους τραυματισμούς τους πηγάζει από τον τρόπο που αιματώνονται. Ανάλογα με τον τρόπο που αιματώνονται χωρίζονται σε τρεις ζώνες.
- RR (red-red) zone βρίσκεται στην περιφέρεια του μηνίσκου σε σύνδεση με τον αρθρικό θύλακοκαι είναι πλούσια σε αιμάτωση. Οι ρήξεις που συμβαίνουν σε αυτή την περιοχή έχουν καλύτερη πρόγνωση.
- RW(red-white) zone βρίσκεται στη μέση και είναι πτωχότερη σε αιμάτωση
- W(white) zone βρίσκεται στο ελεύθερο χείλος του μηνίσκου και είναι τελείως ανάγγεια. Με αυτόν τον τρόπο σχεδόν το 75% του μηνίσκου τρέφεται από το φαινόμενο της «διάχυσης» μέσω του αρθρικού υγρού και όχι μέσω αγγείων. Αυτό καθιστά την επούλωσή τους δυσχερή.
ΡΗΞΗ ΜΗΝΙΣΚΟΥ
Μηχανισμός κάκωσης
- Φόρτιση σε λυγισμένο γόνατο με ταυτόχρονη στροφή του κορμού.
Συμπτώματα
- Εντοπισμένος πόνος κυρίως κατά μήκος της αρθρικής γραμμής του γόνατος είτε εσωτερικά είτε εξωτερικά
- Μηχανικά συμπτώματα: «κλείδωμα» της άρθρωσης και/ή ήχος κλικ κατά τη διάρκεια της κίνησης.
- Οίδημα
Θεραπεία
Συντηρητική:
Αφορά κυρίως τις εκφυλιστικές ρήξεις λόγω ηλικίας με την προϋπόθεση να μην έχει αφήσει έντονα λειτουργικά κατάλοιπα στο γόνατο μετά 6μήνου από το συμβάν.
Περιλαμβάνει:
- Θεραπείες φυσικής αποκατάστασης
- Μη στεροειδή αντιφλεγμονώδη (αν δεν υπάρχει αντένδειξη)
- Ξεκούραση, ανάρροπη θέση σκέλους, πιθανή χρήση κηδεμόνων/πατερίτσας ή/και ειδική περίδεση
- Παγοθεραπεία τα δύο πρώτα 24ωρα
Χειρουργική:
α) αρθροσκόπηση με μερική μηνισκεκτομή:
βιβλιογραφικά αναφέρεται >80% ικανοποιητικά αποτελέσματα σε ασθενείς που πληρούν τα κριτήρια επιτυχίας, δηλαδή ηλικία κάτω των 40 ετών με μονήρη τραυματική ρήξη, χωρίς ή με ελαφριά αρθρίτιδα, χωρίς βλαισογονία η ραιβογονία.
50% των ασθενών όμως μπορεί να παρουσιάσει ακτινογραφικά ευρήματα πρώιμης οστεοαρθρίτιδας.
Αρνητικοί παράγοντες που μπορεί να επηρεάσουν την έκβαση :
Παχυσαρκία, απότομη απώλεια βάρους, ακινησία ή υπερβολική καταπόνηση, κάπνισμα, πρωταθλητισμός, συνοδές κακώσεις, ατροφικοί τετρακέφαλοι κλπ
β) αρθροσκόπηση και συρραφή του μηνίσκου:
διενεργείται σε οξείες τραυματικές ρήξεις της RR zone που είναι πλούσια σε αιμάτωση και έχει καλύτερο δυναμικό επούλωσης. Αν συνυπάρχει και ρήξη του προσθίου χιαστού καλό είναι να διορθώνονται ταυτόχρονα και τα δύο για καλύτερα αποτελέσματα (70-95% επιτυχία στην σταθερότητα του γόνατος)
γ) μεταμόσχευση μηνίσκου
(αντί ολικής μηνισκεκτομής που έχει εγκαταλειφθεί εδώ και χρόνια) σε πολύ κατεστραμμένους μηνίσκους, βλάβες που συναντάμε σε αθλητές ή χορευτές.
ΚΥΣΤΕΙΣ ΜΗΝΙΣΚΩΝ
Με τον όρο αυτό περιγράφουμε τη συλλογή αρθρικού υγρού εντός του μηνίσκου (ενδομηνισκικές) η σε γειτονία με αυτόν (παραμηνισκικές π.χ. κύστη Baker).
Συνήθως δημιουργούνται λόγω ρήξης του μηνίσκου, οπότε περνάει αρθρικό υγρό από τη σχισμή του μηνίσκου και με μηχανισμό βαλβίδας μονής κατεύθυνσης το υγρό παγιδεύεται μέσα ή παρά το μηνίσκο. Οι ενδομηνισκικές εμφανίζονται κυρίως στο οπίσθιο κέρας του έσω μηνίσκου ενώ οι παραμηνισκικές (κύστη Baker) μεταξύ ημιμεβρανώδους μυός και έσω κεφαλή του γαστροκνημίου.
Αποτελούν το 1-4% των ευρημάτων σε μαγνητική τομογραφία γόνατος.
Μπορεί να είναι τυχαίο ασυμπτωματικό εύρημα ή και όχι.
Συνήθως ο ασθενής διαμαρτύρεται ανάλογα με την εντόπιση και το μέγεθος της κύστης.
Τα συμπτώματα μπορεί να μη διαφέρουν πολύ από αυτά της ρήξης μηνίσκου αλλά υπάρχουν κάποιες διαφορές όπως, για παράδειγμα, ο πόνος και το οίδημα έχουν διαλείπουσα συχνότητα ή εμφανίζονται καθυστερημένα, μπορεί να υπάρχει ψηλαφητή μάζα στο γόνατο ή/και να ακούγεται κριγμός. Αν οι διαστάσεις είναι μεγάλες μπορεί να πιέζονται και ευγενή στοιχεία, όπως νεύρα και αγγεία, οπότε έχουμε και από εκεί συμπτώματα.
Συνήθως μέσω της μαγνητικής τομογραφίας τίθεται και η διάγνωση της όπου διακρίνεται καλύτερα στην Τ2 ακολουθία με τη χρήση σκιαστικού, οπότε και εμπλουτίζεται πλήρως. Θέλει προσοχή στη διαφορική διάγνωση χωρίς χρήση σκιαστικού, γιατί μπορεί να μπερδευτεί με συλλογή πύου, νευρίνωμα, νεκρωτικό ιστό ή νεοπλασία.
Θεραπεία
Συντηρητική:
Συνήθης και εφόσον δεν πιέζονται αγγεία και νεύρα.
Ιδανική για μεγαλύτερους ασθενείς με μικρές κύστεις.
Επεμβατικές μέθοδοι:
α) << άδειασμα της κύστης>> μέσω υπερηχογραφικά καθοδηγούμενης παρακέντησης και έγχυση κορτιζόνης. (ιδανικό για κύστη BAKER σε νέους)
β) αρθροσκοπική αποσυμπίεση της κύστης και μερική μηνισκεκτομή με ταυτόχρονο καθαρισμό εκφυλιστικών αλλοιώσεων.
γ) ανοικτή επέμβαση με οπίσθια προπέλαση σε παραμηνισκικές μεγάλες κύστεις. Αρκετά απαιτητικό ως χειρουργείο και επομένως πρέπει να προϋπάρχει αποτυχία στα ανωτέρω και έντονα συμπτώματα για να προχωρήσει σε αυτή τη λύση κανείς. Συνιστάται δε πολύ καλός καθαρισμός της κύστης προς αποφυγή υποτροπής.
ΔΙΣΚΟΕΙΔΗΣ ΜΗΝΙΣΚΟΣ
Σε ορισμένους ανθρώπους ο μηνίσκος είναι περισσότερο παχύς (ως και 11 χιλιοστά) και χάνει το ημισεληνηνοειδες σχήμα του και γίνεται πιο πεπλατυσμένος και οβάλ. Χάνοντας τα φυσιολογικά χαρακτηριστικά του γίνεται πιο ευάλωτος στις κακώσεις. Μπορεί κάποιος να έχει δισκοειδή μηνίσκο και να μην έχει συμπτώματα. Αν όμως εμφανίσει, αυτά θα παρουσιαστούν κυρίως στην εφηβεία, σε νέους με αθλητική δραστηριότητα (γρήγορες εναλλαγές κατεύθυνσης) που κάνει αυτούς τους μηνίσκους πιο επιρρεπείς σε ρήξεις.
Συμπτώματα
- Πόνος στον έξω μηνίσκο ως επί των πλείστων. Αφορά και τα δυο γόνατα σε ποσοστό 25%.
- Block στο γόνατο, κυρίως κατά την έκταση.
- Ήχος κλικ όταν ανοιγοκλείνει το γόνατο.
Θεραπεία
Συντηρητική: σε ασυμπτωματικούς απλή παρακολούθηση.
Χειρουργική: ΑΡΘΡΟΣΚΟΠΗΣΗ με μερική μηνισκεκτομή και μηνισκοπλαστική.
ΟΣΤΕΟΑΡΘΡΙΤΙΔΑ (ΟΑ) ΓΟΝΑΤΟΣ
Με το πέρασμα της ηλικίας η άρθρωση του γόνατος φθείρεται. Αυτή η φθορά αφορά τόσο τον αρθρικό χόνδρο όσο και τα μαλακά μόρια της άρθρωσης και μπορεί να επηρεάζει και το οστούν κάτω από το χόνδρο.
Η ένταση των συμπτωμάτων ποικίλλει ανάλογα με το στάδιο της φθοράς. Γενικά μια οστεοαρθριτική άρθρωση του γόνατος παρουσιάζει τα εξής:
- Πόνο της άρθρωσης ο οποίος επιδεινώνεται με το περπάτημα και περιορίζει την απόσταση που μπορεί κάποιος να διανύσει. Σε προχωρημένο στάδιο συνυπάρχει και νυκτερινός πόνος ή πόνος ηρεμίας.
- Οίδημα (πρήξιμο). Το γόνατος μπορεί να παρουσιάζεται πρησμένο. Αυτό οφείλεται στη συλλογή υγρού μέσα στην άρθρωση και ονομάζεται ύδραρθρος.
- Δυσκαμψία. Συνήθως οι ασθενείς παραπονιούνται ότι στην εκκίνηση της βάδισης αισθάνονται το γόνατο δύσκαμπτο, κατάσταση που βελτιώνεται μετά από τα πρώτα βήματα.
- Αύξηση της θερμοκρασίας τοπικά στην περιοχή της άρθρωσης του γόνατος σε σχέση με το μη πάσχον σκέλος
Ως παράγοντες κινδύνου αναφέρονται το τραύμα, η εργασία που απαιτεί συνεχές λύγισμα του γόνατος, αδύναμοι τετρακέφαλοι μύες, αυξημένο σωματικό βάρος, μεταβολικό σύνδρομο, προχωρημένη ηλικία, κληρονομικότητα καθώς και φυλετική συσχέτιση (οι λευκοί είναι πιο επιρρεπείς στην ΟΑ γόνατος)
Ανάλογα με τη φθορά της άρθρωσης, η οστεοαρθρίτιδα χωρίζεται σε πέντε στάδια (Grade 0 – 4) με βάση τα ακτινολογικά ευρήματα. Στα τρία πρώτα στάδια, όπου η άρθρωση του γόνατος δεν εμφανίζει εκσημασμένη μείωση του ενδραρθρικού χώρου είναι δυνατόν να ακολουθήσει ο ασθενής την συντηρητική αντιμετώπιση η οποία περιλαμβάνει:
- Μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ) – παυσίπονα
Τα φάρμακα σε αυτά τα στάδια πρέπει να δίδονται με φειδώ μιας και δυνητικά μπορούν να προκαλέσουν παρενέργειες όπως αύξηση της αρτηριακής πίεσης, εξάρτηση, προβλήματα από το γαστρεντερικό σωλήνα, επιβάρυνση της νεφρικής λειτουργίας ή καρδιολογικά προβλήματα. Γι’αυτό έχει σημασία να δίδονται μόνο από το θεράποντα ιατρό και ο ασθενής να παρακολουθείται για τυχόν παρενέργειες
- Απώλεια βάρους της τάξης του 10% θα βελτιώσει τη συμπτωματολογία και θα μειώσει τα ενοχλήματα
- Ασκήσεις – φυσικοθεραπευτικά μέσα – εκπαίδευση του ασθενούς
- Ενδαρθρικές εγχύσεις, στα πρώιμα στάδια οστεοαρθρίτιδας, αυξητικών παραγόντων (PRP – Platelet Rich Plasma) ή υαλουρονικού οξέος το οποίο αυξάνει το ιξώδες στο αρθρικό υγρό και δρα ως «λιπαντικό» της άρθρωσης
- Συμπληρώματα διατροφής : μπορεί να βοηθήσουν επίσης στα πρώιμα στάδια ΟΑ, όπως συνδυασμός γλυκοζαμίνης – χονδροϊτίνης ή χρήση κουρκουμά που είναι γνωστός για την αντιφλεγμονώδη δράση του, με αμφιλεγόμενα όμως αποτελέσματα και φυσικά όχι ως κύρια θεραπεία.
ΧΕΙΡΟΥΡΓΙΚΗ ΘΕΡΑΠΕΙΑ
Όταν η φθορά της άρθρωσης προχωρήσει πολύ θα πρέπει να περάσουμε στο επόμενο στάδιο θεραπευτικής αντιμετώπισης που είναι η χειρουργική αποκατάσταση.
Το είδος της χειρουργικής επέμβασης εξατομικεύεται στις ανάγκες του κάθε ασθενούς με βάση την ηλικία, τις συνήθειές του και τον τρόπο ζωής του.
Στη χειρουργική αντιμετώπιση περιλαμβάνονται διάφορες τεχνικές όπως:
- Η αρθροσκόπηση του γόνατος (ενδοσκοπική τεχνική)
- Οστεοτομίες κνήμης
- Μονοδιαμερισματική αρθροπλαστική γόνατος
- Ολική αρθροπλαστική γόνατος (κλασσική ανοικτή μέθοδος, μικρής επεμβατικότητος (ΜΙS – Minimal Invasive Surgery), καθοδηγούμενη από υπολογιστή, ρομποτική χειρουργική)
ΡΗΞΕΙΣ ΧΙΑΣΤΩΝ
ΠΡΟΣΘΙΟΣ ΧΙΑΣΤΟΣ
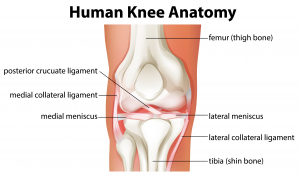
Ο πρόσθιος χιαστός είναι ένας σύνδεσμος του γόνατος ο οποίος προσφέρει σταθερότητα ώστε ο μηρός να μην «φεύγει» πολύ μπροστά γλυστρώντας πάνω στην κνήμη καθώς το γόνατο κάμπτεται. Επίσης αποτρέπει την υπέρμετρη στροφή του μηρού πάνω στην κνήμη. Αποτελείται από δύο δέσμες την πρόσθια έσω – σφιχτή σε κάμψη και την οπίσθια έξω -σφιχτή σε έκταση.
Εκφύεται από το έσω τμήμα του έξω μηριαίού κονδύλου και καταφύεται μπροστά από το μεσογλήνιο έπαρμα της κνήμης. Έχει περίπου 33 χιλ. μήκος και 11 χιλ. διάμετρο.
ΡΗΞΗ: ΜΗΧΑΝΙΣΜΟΣ ΚΑΚΩΣΗΣ
Ο μηχανισμός κάκωσης είναι ζωτικής σημασίας για τη διάγνωση της ρήξης του προσθίου χιαστού (ΠΧΣ). Συνήθως όμως οι περισσότεροι ασθενείς δε θυμούνται πως προκλήθηκε η βλάβη. Ο πιο συχνός μηχανισμός είναι όταν κάποιος πάει να κινηθεί στροφικά ενώ η κνήμη του είναι σταθερή έδαφος. Η ρήξη συμβαίνει λόγω υπερδιάτασης. Είναι μια συχνή κάκωση κυρίως στα αθλήματα υψηλής επαφής όπως ποδόσφαιρο, μπάσκετ, πάλη, πολεμικές τέχνες, ενόργανη γυμναστική. Άλλοι υψηλής ενέργειας μηχανισμοί θεωρούνται τα τροχαία ατυχήματα, όπου όμως συνυπάρχουν συνοδές βλάβες στο γόνατο ή και αλλού, με αποτέλεσμα πολλές φορές να διαλάθει της διάγνωσης η ρήξη του ΠΧΣ.
Συμπτώματα:
- Ήχος σαν να «σπάει» κάτι (pop)
- Άμεσο οίδημα της άρθρωσης (αίμαρθρο)
- Άποφυγή από τον ασθενή να εκτείνει το γόνατό του ενεργητικά
- Χωλότητα
Θεραπεία
Συντηρητική:
Ο σύνδεσμος που υπέστη ρήξη δεν αποκαθίσταται από μόνος του. Η μαγνητική τομογραφία θεωρείται μέθοδος εκλογής για τη διάγνωση της ρήξης, αλλά δεν ωφελεί η διενέργεία της άμεσα, μιας και το 70% των ασθενών με ρήξη ΠΣΧ παρουσιάζει μαζί αίμαρθρο. Το αίμαρθρο απλώνεται σαν κουρτίνα στις λήψεις και εμποδίζει την καλή απεικόνιση των δομών ακόμα και μετά από παρακέντηση του γόνατος και παροχέτευσή του αίμαρθρου. Σε ό,τι αφορά δε τη μερική ρήξη του συνδέσμου ως διάγνωση, η εμπειρία έχει δείξει ότι στην πλειοψηφία των περιπτώσεων η ρήξη είναι τέλεια.
Με γνώμονα τα παραπάνω η συντηρητική θεραπεία περιορίζεται σε χαμήλών απαιτήσεων ασθενείς με περιορισμένη δραστηριότητα. Αυτή περιλαμβάνει ένα πρόγραμμα αποκατάστασης και περιορισμού της φλεγμονής, καθώς και πρόληψη της πιθανής επικείμενης μετατραυματικής αρθρίτιδας που μπορεί να ακολουθήσει. Κυρίως σε αυτούς τους ασθενείς θεωρείται ζωτικής σημασίας η διατήρηση ή ενίσχυση των τετρακεφάλων, οι οποίοι θα λειτουργήσουν ως πρωτεύοντες σταθεροποιητές πλέον της άρθρωσης του γόνατος.
ΧΕΙΡΟΥΡΓΙΚΗ ΑΠΟΚΑΤΑΣΤΑΣΗ ΤΗΣ ΡΗΞΗΣ ΤΟΥ ΠΧΣ ΜΕ ΤΗ ΒΟΗΘΕΙΑ ΑΡΘΡΟΣΚΟΠΗΣΗΣ
- Απόκατάσταση του συνδέσμου με αυτομόσχευμα από επιγονατιδικό τένοντα (PTG – BTB, golden standard), τένοντα τετρακεφάλου ή τένοντα οπισθίων μηριαίων (hamstring). Το αυτομόσχευμα διεκβάλλεται σε σήραγγες (tunnel) που δημιουργεί ο χειρουργός στην κνήμη και στο μηριαίο και σταθεροποιείται εκεί με συστήματα καθήλωσης. Ο ασθενής συνήθως παραμένει ένα βράδυ στην κλινική και την επομένη εξέρχεται (one day clinic).Η επέμβαση διενεργείται με τη χρήση περιοχικής αναισθησίας και ο μετεγχειρητικός πόνος είναι μικρός ως ανύπαρκτος. Με τη βοήθεια της αρθροσκόπησης δίνεται η ευκαιρία στο χειρουργό να αποκαταστήσει και τυχόν συνοδές βλάβες που μπορεί να διέφυγαν της διάγνωσης και που συχνά συναντάμε, όπως ρήξη μηνίσκου ή /και ρήξη έσω πλαγίου συνδέσμου. Η αποκατάσταση μετά το χειρουργείο διαρκεί 8-16 εβδομάδες και εξαρτάται από την περίπτωση.
- Συρραφή τένοντα. Θεωρείται λίγο ξεπερασμένη ως τεχνική. Ωστόσο τα τελευταία χρόνια άρχισε να χρησιμοποιείται η τεχνική BEAR (bridge-enhanced ACL reconstruction) με χρήση βιοτεχνολογικού ικριώματος σύνδεσης των άκρων του ρηχθέντος συνδέσμου με καλά αποτελέσματα.
ΡΗΞΗ ΟΠΙΣΘΙΟΥ ΧΙΑΣΤΟΥ
Πιο σπάνια από τη ρήξη του προσθίου χιαστού αλλά και πολλές φορές αδιάγνωστη αφού μπορεί να μην έχει τόσο έντονα συμπτώματα. Ο οπίσθιος χιαστός είναι υπεύθυνος για την αποφυγή της οπίσθιας μετατόπισης της κνήμης έναντι του μηρού. Συναντάται σε τροχαία με το χτύπημα του γόνατος στο ταμπλό του αυτοκινήτου (dashboard injury) (γι΄αυτό πολλές αυτοκινητοβιομηχανίες έχουν εισάγει αερόσακο στην εν λόγω περιοχή προκειμένου να αποτραπεί η συγκεκριμένη και όχι μόνον κάκωση). Επίσης το συναντάμε σε αθλητές σε πτώση πάνω στο λυγισμένο γόνατο τους (ποδόσφαιρο) ή σε υπερέκταση του γόνατος όπως όταν κανείς πέφτει σε μια λακούβα.Ειδικά στην dashboard injury θα πρέπει πάντοτε να ελέγχεται η βατότητα της ιγνυακής αρτηρίας ,μιας και ένα οπίσθιο εξάρθημα στην εν λόγω περιοχή μπορεί να προκαλέσει πίεση της αρτηρίας και διαταραχή της αιμάτωσης του μέλους με όλα τα δυσάρεστα συνακόλουθα.
Συμπτώματα:
- πόνος στην οπίσθια επιφάνεια του γόνατος
- οίδημα
- χωλότητα
- αίσθηση ότι φεύγει η κνήμη προς τα πίσω και δεν είναι σταθερό το γόνατο
Στη διάγνωση εκτός από τα συνηθισμένα τεστ που εφαρμόζουμε οι γιατροί, βοηθούν πολύ οι συγκριτικές λειτουργικές ακτινογραφίες με άσκηση δύναμης στην πρόσθια επιφάνεια της κνήμης και προς τα πίσω, όταν το γόνατο είναι λυγισμένο σε 70 μοίρες.
Η μαγνητική έρχεται να επιβεβαιώσει τη διάγνωση.
Θεραπεία
Συντηρητική:
Ίσως εδώ υπάρχει περισσότερος χώρος για συντηρητική θεραπεία σε σχέση με τον πρόσθιο χιαστό. Αυτή συνιστάται σε πρόγραμμα σταδιακής αποκατάστασης, χρήση φαρμάκων και κινησιοθεραπείας. Τα πρώτα εικοσιτετράωρα ακολουθείται το πρωτόκολλο οξείας κάκωσης, δηλαδή ανύψωση σκέλους, ανάπαυση, παγοθεραπεία, πιθανή χρήση παυσίπονων, νάρθηκα ή ειδικής περίδεσης. Προσοχή, ειδικά στη ρήξη του οπισθίου χιαστού συνιστούμε στον ασθενή για αποφυγή βάδισης και άρσης βάρους.
ΧΕΙΡΟΥΡΓΙΚΗ ΘΕΡΑΠΕΙΑ ΡΗΞΗΣ ΟΠΙΣΘΙΟΥ ΧΙΑΣΤΟΥ ΜΕ ΑΡΘΡΟΣΚΟΠΗΣΗ
Ενδείξεις για χειρουργική αποκατάσταση αποτελούν :
- ρήξη που προκαλεί οπίσθια μετατόπιση πάνω από 10 χιλ
- ρήξη που προκαλεί μικρότερη από 10 χιλ. μετατόπιση αλλά συνυπάρχει αποσπαστικό κάταγμα
- ρήξη που συνοδεύται και από άλλες συνδεσμικές κακώσεις στο γόνατο και το καθιστούν λειτουργικά ασταθές
Υπάρχουν πολλές χειρουργικές τεχνικές αποκατάστασης του οπισθίου χιαστού είτε αρθροσκοπικά με την ίδια λογική αποκατάστασης του προσθίου χιαστού (αυτομόσχευμα κλπ) είτε ανοικτά, με τις πρώτες να υπερέχουν έναντι των τελευταίων σε ότι αφορά την αποθεραπεία και το χρόνο επανένταξης σε καθημερινές δραστηριότητες. Η πλήρης αποκατάσταση μπορεί να διαρκέσει από 6-12 μήνες ανάλογα την περίπτωση, τη μέθοδο που ακολουθήθηκε και το στόχο μας.
ΡΗΞΕΙΣ ΕΣΩ – ΕΞΩ ΠΛΑΓΙΟΥ
Ο έσω και έξω πλάγιος είναι δύο πλάγιοι σύνδεσμοι του γόνατος που ο ρόλος τους είναι να αποτρέπουν την πλευρική μετατόπιση του γόνατος. Όπως λέει και το όνομά τους βρίσκονται στα δύο πλάγια του γόνατος και συνδέουν κνήμη με μηρό.
ΕΣΩ ΠΛΑΓΙΟΣ
Η ρήξη του έσω πλαγίου αποτελεί την πιο κοινή συνδεσμική κάκωση του γόνατος. Ο πιο διαδεδομένος μηχανισμός κάκωσης είναι η απευθείας πλήξη του γόνατος από την έξω πλευρά ενώ είναι λυγισμένο. Αυτό που θα πρέπει να κρατήσουμε είναι ότι το 95% των πολυσυνδεσμικών κακώσεων του γόνατος περιλαμβάνουν τον έσω πλάγιο, με το συνδυασμό ρήξης του πρόσθιου χιαστού και έσω πλάγιου συνδέσμου να υπερέχει.
Συμπτώματα ρήξης έσω πλαγίου:
- πόνος στην έσω πλευρά του γόνατος
- εκχύμωση –οίδημα στην περιοχή του πόνου
- αδυναμία συγκράτησης του γόνατος και χωλότητα
- θετικές δοκιμασίες ελέγχου βλαισότητας
Θεραπεία ρήξης έσω πλαγίου:
Στις ρήξεις με απευθείας πλήξη στην έξω πλευρά του γόνατος συνήθως ο σύνδεσμος ξεκολλάει από την μηριαία του έκφυση ( proximal MLC tear ) και έχει καλύτερη πρόγνωση. Αντιθέτως αν η ρήξη συμβεί στο περιφερικό του τμήμα κοντά στην κνήμη τότε έχουμε πιο καθυστερημένη επούλωση και μεγαλύτερο ποσοστό αστάθειας.
Συντηρητικά μπορούμε να εφαρμόσουμε μηροκνημικό νάρθηκα, ο οποίος μάλιστα σε πολλούς αθλητές με παλιά ρήξη τοποθετείται και προληπτικά σε κάθε παιχνίδι. Συνιστάται να ακολουθούνται οδήγιες οξείας κάκωσης (αποφόρτιση, ανάρροπη θέση, παγοθεραπεία, παυσίπονα, ηπαρίνη). Η διάρκεια της ακινητοποίησης εξαρτάται από τη βαρύτητα της ρήξης και μπορεί να κυμανθεί από 5 ημέρες εως 8 εβδομάδες.
Χειρουργικά χρειάζεται να επέμβουμε σε βαριές, περιφερικότερες ρήξεις με άνοιγμα βλαισότητας άνω των 10 χιλ. Εκεί σε οξείες ρήξεις συνήθως προχωρούμε σε συρραφή του συνδέσμου ή σε καθήλωση του με ειδικά ράμματα – άγκυρες. Αντιθέτως όταν έχουμε παλιές, βαριές ρήξεις που υποτροπιάζουν προτιμούμε τεχνικές με μοσχεύματα από τον ημιϋμενώδη .
ΕΞΩ ΠΛΑΓΙΟΣ
Η ρήξη του έξω πλαγίου αποτελεί πιο σπάνια κάκωση. Όταν συμβεί όμως θα πρέπει να μας υποψιάσει για συνοδό βλάβη της οπισθίας έξω γωνίας. Συναντάται σε αθλητές. Ο μηχανισμός κάκωσης είναι ο αντίστροφος με την ρήξη του έσω πλάγιου.
Συμπτώματα:
- πόνος στην έξω πλάγια πλευρά του γόνατος
- εκχύμωση και/ή οίδημα στην περοχή του πόνου
- χωλότητα – αστάθεια
- πιθανή νευρολογική συμμετοχή λόγω τραυματισμού του κοινού περονιαίου νεύρου με πτώση του άκρου ποδός και “ιπποποδία”
- θετικές δοκιμασίες ραιβότητας
Θεραπεία:
Η ίδια με την ρήξη του έσω πλαγίου.
Σε περίπτωση που συνυπάρχει ρήξη οπισθίου χιαστού προτιμάται η ανοικτή έξω πλάγια προσπέλαση μεταξύ λαγονοκνημιαίου και οπισθίου μηριαίου. Αποθεραπεία εως 8 εβδομάδες.
Η ΙΑΤΡΟΣ
Αγγελική Νικοπούλου – Κύρκου
Χειρουργός Ορθοπαιδικός

Follow us on Facebook
No images available at the moment
https://www.instagram.com/nikopoulouortho/ΙΑΤΡΕΙΟ
Ηφαιστίωνος 10
Κέντρο Θεσσαλονίκης, 546 32
τηλ. 2310 511 177
https://goo.gl/maps/NCmdB82dr9nX2n2b9
_______________________________
Αλ. Παπαναστασίου 138
Χαριλάου, Θεσσαλονίκη, 542 49
τηλ. 2310 310 930
ΩΡΕΣ ΛΕΙΤΟΥΡΓΙΑΣ
Κατόπιν Ραντεβού

